 发病机制
发病机制
发病机制:
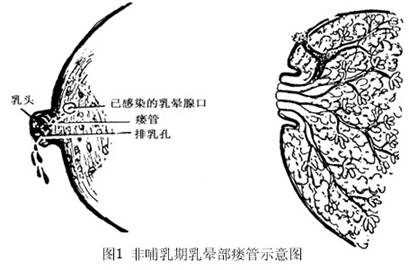
1.发病机制 乳房是由皮肤、乳腺腺体、支持结缔组织和起保护作用的脂肪组织所构成,乳房中央为乳头,有乳腺导管的开口。乳头表面的皮肤薄而细腻,周围的环形色素沉着区为乳晕。乳晕区有丰富的皮脂腺、汗腺及乳晕腺,但皮下组织较为贫乏。当乳晕腺等发生阻塞引致感染时,病灶内的细菌极易向周围扩散,侵袭附近的大乳管,使皮下病灶与乳管串通形成瘘管(图1)。
2.病理学 Zusks(1951)发现多数瘘管被覆有厚层鳞状上皮,Patey(1958)观察到瘘管均系炎性肉芽组织构成,并与乳晕下主导管相通。多数学者认为本病与恶性肿瘤无关。但也有作者报道一些现象如:绝大多数瘘管管壁由慢性炎性肉芽组织构成(包括结核性肉芽肿),仅个别病例被覆有分化良好的复层鳞状上皮,这与Patey等的观察基本相同。同时观察到病灶及周围组织、导管上皮、腺上皮、肌上皮细胞增生,随着病程的延长发现增生的细胞的体积与胞浆比例增大,细胞数量与层次增多,核染色变深,细胞核由小圆形变为大圆形,杆状,核仁显著。其中导管上皮及肌上皮细胞反应明显,并有形成导管内乳头状瘤及管内癌的倾向。Rueden在研究乳腺导管内癌复习病理资料时,也认为癌是腺小叶及导管上皮增生转化而来。因此有作者认为:如果瘘管得不到及时治疗,在长期炎症的刺激下有恶变的可能。
 临床表现
临床表现
临床表现:
1.症状
(1)无痛性肿块:乳晕区形成慢性脓肿在未穿破或切开之前,局部皮肤多无炎性表现,仅能触及边界较清楚的无痛性肿块。
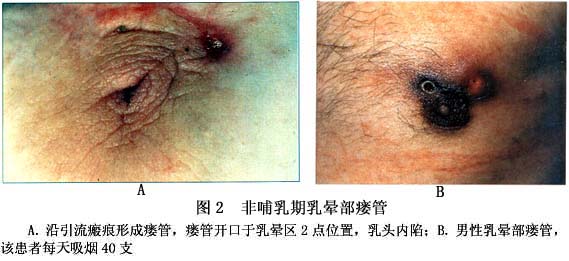
(3)复发性瘘管:脓肿穿破或切开之后,可有皮脂样分泌物排出;破溃口经久不愈,或反复发生脓肿和破溃(图2),形成局部反复切开引流→愈合→破溃→再愈合→再破溃。
2.体检
(1)触诊乳晕或乳头根部有条索状物。
(2)局麻下经溃疡或穿破脓肿以金属探针轻柔地向乳头方向探查,可经乳管开口探出。
(3)如不能探出时,可用钝头软塑料管(输液针头连带的塑料管或用直径1mm的硬膜外导管代替)多方向探查明确诊断。
 治疗
治疗
治疗:切开闭锁的瘘管、敞开引流是治愈本病的关键所在。Hadfield(1976)认为抗生素对本病无效。Willis(1982)及Habif(1970),均主张以瘘管切开或瘘管切除治疗本病,并指出,如果对本病的发病机制认识不清,术后复发率可达39%。对本病行局部切开引流术后有较高的复发率。我国学者在治疗本病上有以上相同看法。
1.手术原则 切除瘘管或切开瘘管引流。
2.手术方法及适应证
(1)病程短,炎症浸润严重或有脓肿,乳晕区条索状硬结不明显者:瘘管切开搔刮。
(2)病程长,乳晕区条索状硬结明显,压痛不明显,无明显乳头内陷者:瘘管切除并换药。
(3)病程长,乳头区条索状硬结,无痛,乳头重度内陷者,瘘管切除加乳头成形术。无乳头内陷者,可一期缝合。
(4)久治不愈的复杂性瘘管及脓肿,波及乳腺的大部分而且形成多处慢性炎症性硬结者:单纯乳房切除。
3.术前准备 其目的是控制炎症至最低程度,改善局部组织的生长能力。
(1)瘘管冲洗:无菌生理盐水100ml加入青霉素80万U,
庆大霉素4万U,经瘘管外口插入细管进行冲洗,2~3次/d,每次30~50ml,连续2~3天。
4.手术操作
(1)细探针自瘘管进入后,向内陷的乳头探入,直达闭锁的盲端,此时局部表皮可隆起或有皮脂样分泌物形成的黏稠栓子自乳头开口处被顶出。
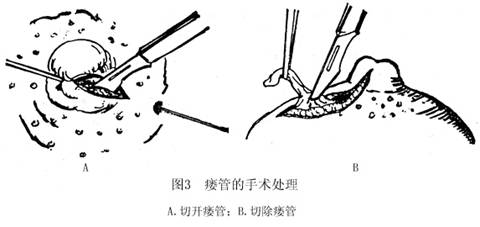
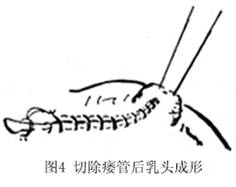
(2)在探针行经处及乳头周围行局部浸润麻醉,然后用尖刀将探针顶起的皮肤切开使探针穿出;经此探针导入有槽探条,先沿探条表面切开全部皮肤及有病变的乳腺导管。如乳晕区条索及硬结明显,无痛者可行瘘管切除(图3)。创面无炎症及瘢痕者,可一期缝合。如果有乳头内陷者,切除瘘管后,缝一线于乳头并向上牵引,潜行游离乳头及乳晕下组织,保护乳管,严密止血,切除多余皮肤,由乳头向外做错位间断缝合,纠正乳头内陷(图4);皮下置一引流条。如果病史短,炎症浸润严重或有脓肿,条索不硬,可用刮匙刮除周围肉芽组织。
(3)如同时有偏向性乳头内陷,可用尖刀在乳头下将挛缩的纤维结缔组织切断,内陷畸形即可矫正。
(4)创口用干纱布填塞48h后更换敷料。一般经3~5次换药,10天左右即可痊愈。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 治疗
治疗
 预后
预后
 预防
预防